Стрессовое недержание мочи у женщин от нервов: причины и лечение. Стрессовое недержание мочи у женщин Стрессовое мочеиспускание
Острые и неожиданные позывы сходить в туалет, которые должны быть удовлетворены сиюминутно, говорят о наличии проблемы с мочевым пузырем. Его гиперактивность в большинстве случаев вызвана нервным перенапряжением и стрессом, поэтому недержание мочи стрессовое часто заболевание. Больше всего ему подвержены люди после 40 лет. Эта проблема мешает жить и причиняет много неудобств.
Этим вопросом задаются все страдающие от недержания мочи, при этом к специалистам обращаются менее половины женщин и не более четверти мужчин. Об этом говорят исследования, проведенные изданием «Урология».
Многим сложно обсуждать подобные вопросы с лечащим врачом, но сделать это нужно, ведь стрессовое недержание мочи нарушает жизнь, мешает решать текущие задачи, заставляя отвлекаться, нервничать. Ограничение социальной активности является первейшей причиной обращения к доктору .
Стоит понимать, что недержание мочи может стать свидетельством более сложного и опасного заболевания, например, злокачественной опухоли. Поэтому нужно не ограничиваться применением средств гигиены, а обратиться к специалисту. Лечение стрессового недержания мочи, проведённое своевременно, позволит решить проблему быстро и эффективно.
Причины возникновения состояния
Существуют различные причины появления заболевания, которые могут быть неодинаковыми у мужчин и женщин. Главным фактором у мужчин, вызывающим проблемы с мочеиспусканием, становится заболевание предстательной железы. Но в большинстве случаев недержание наблюдается у женщин.

Это связано с особенностями анатомии. Длина мочеиспускательного канала у женщин значительно короче, а ширина больше.Часто наблюдаются нарушения в анатомии женских органов. К причинам возникновения проблем у женщин относят:
- Травмы при родах, разрыв тканей промежности, растяжение тазовых мышц;
- Лишний вес, ожирение;
- Операции, проведённые на женских органах;
- Климакс, возрастные изменения.
Могут быть и общие причины недержания, но большинство из них также связаны с нервным напряжением и переутомлением. Заболевания, которые провоцируют проблему, следующие:
- Воспаление мочевого пузыря;
- Инфекции мочеполовой системы;
- Сахарный диабет;
- Нарушения работы почек;
- Травмированный позвоночник;
- Запоры.
Возникновению проблемы способствуют увлечение алкоголем и кофе, приём лекарственных препаратов, большие физические нагрузки. Контроль над мочеиспусканием теряется при сильных психологических нарушениях, .
Довольно часто наблюдается сразу несколько причин, и они обязательно должны учитываться при лечении стрессового недержания мочи.
Лечение
Стрессовое выделение мочи лечится комплексно, направление лечения зависит от причин возникновения проблемы. Стоит понимать, что заболевание может прогрессировать. Человек в этом случае закрывается и ограничивает общение, женщины боятся, что в общественных местах они неожиданно намокнут или окружающие будут ощущать неприятный запах.
Эта проблема травмирует, но немногие знают, что она решается довольно легко. Современная медицина в 90% случаев помогает решить задачу и избавиться от неприятности навсегда. Для лечения применяются методы немедикаментозные и медикаментозные.
В первую группу входят:

Часто эти методы сопровождаются медикаментозной терапией. Но лекарственные препараты более эффективны при лечении ургентного типа недержания. Для устранения причин стрессового недержания назначаются антидепрессанты, имеются и специальные препараты, которые расслабляют мочевой пузырь и одновременно гасят нервные импульсы на позывы в туалет. Самостоятельно лечиться нельзя, лекарство должен назначать врач.
В некоторых случаях при стрессовом недержании мочи производится хирургическое вмешательство. При этом в арсенале современного уролога имеется больше двух сотен методов оперативного вмешательства. Часто применяются малоинвазивные методики, типа накидывания петли из синтетической ткани. Эта простая процедура производится быстро, позволяя вернуться к нормальной жизни, уже на следующий день женщина отправляется домой.

При лечении заболевания следует придерживаться определённых принципов. В первую очередь стоит пересмотреть свой стиль жизни, наладить нормальное питание и питьевой режим. Отказаться от курения, употребления кофе и алкогольных напитков. В некоторых случаях необходима коррекция веса.
Эффективное комплексное лечение и здоровый образ жизни позволят быстро решить задачу и вернуть человека к полноценной жизни!
Стрессовое недержание мочи – самая распространенная форма недержания среди женщин.
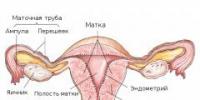
Мочевой пузырь
Мочевой пузырь состоит из мышцы, которая носит название детрузор. При скоплении мочи мочевой пузырь расширяется как воздушный шар, при этом выходное отверстие закрыто. Систему удержания мочи образуют сфинктеры мочевого пузыря и мышцы тазового дна. Когда в мочевом пузыре скапливается определенное количество мочи, в мозг поступает сигнал, и вы понимаете, что хотите в туалет. При мочеиспускании детрузор, сокращается, выталкивая мочу, а сфинктеры и мышцы тазового дна, наоборот, расслабляются, что обуславливает свободное истечение мочи. Этот процесс контролирует сложная система нервных сообщений между головным и спинным мозгом, мочевым пузырем и мышцами тазового дна.
Рисунок. Анатомия полости таза у женщин. Тазовое дно – это группа мышц, которые окружают и поддерживают основные структуры полости таза женщины.
Что такое стрессовое недержание мочи?
Стрессовое недержание характеризуется утечкой мочи в случае внезапного повышения внутрибрюшного давления и давления на мочевой пузырь. Это давление, стресс для мочевого пузыря, вызывают кашель, смех, чихание или физическая нагрузка, например, бег или прыжки. Основная причина утечки - ослабление сфинктеров мочевого пузыря и мышц тазового дня, которые не в состоянии противостоять повышенному давлению.

Рисунок. Стрессовое недержание мочи у женщин.
Как часто возникает стрессовое недержание мочи у женщин?
Около 30% женщин в возрасте от 30 до 60 лет страдают от этого заболевания, при этом у 50% недержание является стрессовым. С возрастом эта цифра только увеличивается. Согласно европейским данным от 5% до 30% женского населения Европы страдают от стрессового недержания мочи.
Что вызывает стрессовое недержание мочи у женщин?
Основная причина стрессового недержания мочи – ослабление мышц тазового дна. Реже причина может быть в недостаточности работы сфинктера мочевого пузыря и уретры.
Что вызывает ослабление тазового дна?
Особому риску подвержены женщины после беременности и вагинальных родов, в особенности, если они имели несколько вагинальных родов. Во время беременности такие факторы как гормональные перестройки, лишний вес, давление ребенка способствуют ослаблению тазового дна. Это усугубляется при прохождении ребенка по родовому каналу, особенно при длительных родах (втором периоде), весе ребенка более 4 кг, использовании родовспомогающих инструментов. Женщины, которые не испытывали проблем во время беременности, могут отметить появление утечки мочи после рождения ребенка. Около 30% женщин, у которых не было проблем во время беременности, испытывают недержание после родов.
Риск стрессового недержания мочи высок у женщин старшего возраста в постменопаузе. Снижение уровня эстрогенов в крови приводит к атрофии тканей, которые окружают и выстилают уретру, выходное отверстие мочевого пузыря и влагалище, что приводит к ослаблению мышц тазового дна.
Среди других факторов риска следует упомянуть:
- Ожирение;
- Курение;
- Хронический кашель;
- Травмы нижней части спины;
- Оперативные вмешательства в области таза;
- Кавказская и испанская национальности и др.
Как лечить стрессовое недержание мочи у женщин?
Лечение выбора – это выполнение упражнений, направленных на укрепление мышц тазового дна. В 6 случаях из 10 при добросовестном выполнении упражнений удается достигнуть положительных результатов без дополнительных методов лечения. Лекарства могут быть использованы как дополнение к упражнениям, или если вы не хотите ни выполнять упражнения, ни прибегать к помощи хирургии. Хирургическое лечение рассматривается при условии неэффективности консервативных методов или при желании самого пациента.
Укрепление тазового дна
Выполнение специальных упражнений Кегеля поможет вам укрепить мышцы. Это не занимает более 10-15 минут в день, но помогает справиться с проблемой стрессового недержания мочи. О том, как их правильно выполнять вы можете прочитать в статье "Гимнастика и упражнения Кегеля при недержании мочи у женщин".
Упражнения Кегеля должны навсегда стать частью вашей повседневной жизни, чтобы предотвратить повторение недержания.
Другие методы укрепления тазового дна
Электрическая стимуляция
Она направлена на стимулирование сокращений мышц таза электрическими импульсами. Суть заключается в размещении электродов во влагалище и/или прямой кишке, благодаря несильным электрическим импульсам генерируются сокращения, что помогает женщине понять, какие мышцы необходимо сокращать при выполнении упражнений самостоятельно.
Обратная биологическая связь
Это специальная техника, помогающая вам убедиться, что при выполнении упражнений, вы тренируете нужные мышцы. Для этого физиотерапевт вводит специальное приспособление во влагалище, когда вы делаете упражнения. Когда вы сокращаете нужные мышцы, устройство издает шум.
Вагинальные конусы
Это небольшие пластиковые конструкции, которые вводятся во влагалище на пятнадцать минут два раза в день. К ним прилагается набор грузов различной массы. Ваша задача после введения конуса во влагалище, удерживать его на месте путем напряжения тазового дна. Сначала следует начинать с самого легкого груза, постепенно увеличивая вес конуса.

Рисунок. Вагинальные конусы.
Пессарии
Они могут быть вариантом для женщин, у которых стрессовое недержание мочи связано с пролапсом гениталий, но для которых операция или другие методы лечения не подходят. Пессарий помещается во влагалище, и позволяет произвести репозицию уретры и мочевого пузыря, тем самым уменьшая утечку мочи. Пессарии не позволяют справиться с причиной, а лишь устраняют симптомы. Кроме того они могут вызывать раздражение и повышать риск инфекций.

Рисунок. Пессарий.
Медикаментозная терапия стрессового недержания мочи у женщин
Среди медикаментов следует упомянуть гормональные препараты, альфа-адренергические лекарственные средства и дулоксетин.
Альфа-адренергические препараты – таблетки выбора для лечения стрессового недержания мочи. Они повышают мышечный тонус, тем самым способствуя облегчению симптомов.
Дулоксетин – препарат для лечения депрессии. Было установлено, что он может помочь в лечении стрессового недержания мочи за счет взаимодействия с химическими веществами, которые участвуют в передаче нервных импульсов к мышцам. Это помогает мышцам тазового дна сокращаться сильнее.
Одно исследование установило, что 6 из 10 женщин отмечают положительное воздействие препарата на процесс удержания мочи. Таким образом, препарат не помогает полностью побороть проблему, но облегчает симптомы и хорошо работает в комплексе с упражнениями Кегеля.
Эстрогены – половые гормоны принято использовать в виде местных вагинальных кремов в случае возрастного атрофического вагинита. Результаты применения оральных гормонов при стрессовом недержании мочи носят противоречивый характер. Некоторые исследования свидетельствуют о повышении риска стрессового недержания, что требует дополнительных исследований.
Парауретральные инъекции при стрессовом недержании у женщин
Распространенная процедура, суть которой заключается во введение специальных веществ вокруг и уретры, что приводит к сужению ее просвета и повышенному сопротивлению при повышении давления при кашле, смехе, чихании. Преимуществом является малая инвазивность и высокая эффективность, основной недостаток – временный эффект и необходимость повторных инъекций.

Рисунок. Парауретральная инъекция при стрессовом недержании мочи.
Операция при стрессовом недержании мочи у женщин
Различные хирургические вмешательства используются при лечении стрессового недержания мочи у женщин. Хирургия показана при неэффективности консервативных методов лечения.
Слинговая операция TVT (The tension-free vaginal tape) – в настоящее время стала "золотым стандартом" хирургического лечения стрессового недержания у женщин. Суть заключается в использовании искусственных тканей для поддержания и укрепления уретры и шейки мочевого пузыря.
Более подробную информацию вы сможете прочитать в статье "Слинговая операция TVT при недержании мочи".

Рисунок. Слинговая операция TVT при стрессовом недержании мочи у женщин.
Кольпосуспензия - операция, направленная на придание правильного положения уретре и шейке мочевого пузыря. Достигается путем крепления передней стенки влагалища к лонной кости или паховой связке. Является более инвазивной, чем слинговые методики.
- Обратитесь за помощью к врачу. Квалифицированный специалист поможет вам максимально эффективно справиться с проблемой.
- Правильно опорожняйте мочевой пузырь. Корпус должен быть немного наклонен вперед, ноги разведены, подошвы касаются пола, руки положить на колени. Живот должен быть расслаблен. Спокойно опорожните мочевой пузырь без напряжения мышц. После мочеиспускания напрягите мышцы тазового дна и вставайте.
- Ожирение повышает риск недержания мочи. Снижение веса даже на 10-15% помогает улучшить симптомы заболевания.
- Поможет облегчить симптомы отказ от курения.

Рисунок. Положение при опорожнении мочевого пузыря у женщин.
Стрессовое недержание мочи у женщин - одна из самых часто встречающихся урологических проблем. По данным социологических опросов симптомы недержания мочи, проявляющиеся единичными эпизодами или носящие регулярный характер, отмечают до 40% всех женщин. И пусть эта болезнь не приводит к летальному исходу, она значительно ухудшает качество жизни пациенток: в сложных случаях доходит до того, что женщины не могут выйти из дома!
При стрессовом недержании подтекание мочи происходит при кашле, смехе, чихании, физической нагрузке и т.п., то есть в любых повседневных ситуациях, при которых повышается внутрибрюшное давление. К сожалению, несмотря на возникающий дискомфорт, из-за чувства ложной стыдливости и порой неосведомленности о возможном эффективном лечении к врачу обращается лишь каждая десятая из женщин, имеющих проблемы с мочеиспусканием.
Стрессовое недержание мочи может возникнуть в любом возрасте, однако в основном оно встречается в наиболее трудоспособном возрасте от 35 до 50 лет. Чаще всего этим видом инконтиненции (непроизвольным выделением мочи) страдают рожавшие женщины, особенно перенесшие патологические роды, сопровождающиеся разрывами мышц тазового дна, промежности и мочеполовой диафрагмы. Но также причинами стрессового недержания мочи могут являться различные гинекологические вмешательства, тяжелая физическая нагрузка и эстрогенная недостаточность в климактерическом периоде.
Лечение стрессовой инконтиненции проводится консервативными и оперативными методами. Для назначения адекватного лечения прежде всего необходима квалифицированная диагностика вида и причин непроизвольного мочеиспускания. В Урологической клинике EMC женщинам с непроизвольным мочеиспусканием проводится комплексная диагностика, включая УЗИ, комплексное уродинамическое исследование (на уродинамической системе MMS экспертного класса), а также фиброцистоскопия (обследование мягким цистоскопом).
В настоящее время при лечении стрессового недержания в первую очередь проблему стараются решить консервативными, нехирургическими методами лечения данного заболевания, которое включает в себя медикаментозную терапию, тренировку мышц тазового дна с помощью метода обратной биологической связи и физиолечение (электрическая стимуляция мышц тазового дна с помощью ректальных, влагалищных, уретральных датчиков).
Если консервативное лечение не помогает, проблему решают хирургическим вмешательством. Одним из видов оперативного лечения являются слинговые операции, которые относятся к разряду так называемых минимально инвазивных процедур и признаны наиболее эффективным и безопасным методом коррекции непроизвольного мочеиспускания. Слинг представляет собой полоску из синтетического, безвредного для организма, материала, которая подводится под уретру и поддерживает ее, создавая дополнительный механизм удержания мочи в мочевом пузыре.
В урологической клинике ЕМС слинговые операции проводит доктор Пьер Моно (Франция), который входит в состав международной команды Урологической клиники ЕМС и имеет опыт проведения более тысячи успешных операций по поводу недержания мочи у женщин. Доктор Пьер Моно является одним из ведущих урологов Европы в области лапароскопии и проведения операций с помощью робота Da Vinci , а также членом французской Ассоциации урологов (Association Francaise d’Urologie, AFU).
Операция длится около получаса и уже на следующий день пациентка выписывается домой. Возвращение к полноценной активности (включая половую жизнь), как правило, происходит через месяц после слинговой операции.
Одной из непрерывно изучаемых проблем современной урологии является стрессовое недержание мочи у женщин, или недержание мочи в результате перенапряжения мышц брюшного пресса.
Этот вид недержания не повышает риск развития тяжелой патологии мочевыделительной системы, не нарушает общее состояние организма, однако приводит к серьезной психологической и социальной дезадаптации женщины. Такие пациентки лишены радости обычной жизни, не могут длительное время находиться в общественных местах, осуществлять длительные пешие прогулки.
Отсутствие возможности иметь активную и полноценную жизнь оказывает негативное влияние на психологическое состояние женщины, приводя в конечном итоге к развитию депрессии. Именно возникновение социально-психологических проблем у таких пациенток и создает высокую актуальность данной патологии.
- 1 Стрессовое, или недержание напряжения, - возникает при перенапряжении. Именно к стрессовому относится недержание мочи при кашле и чихании.
- 2 Ургентное - возникает при неудержимом позыве на мочеиспускание;
- 3 Смешанное, сочетающее в себе стрессовое и ургентное.
- 1 Традиционная женская стеснительность и обращение к врачу только в далеко зашедших случаях.
- 2 Укоренившееся мнение, что недержание - это нормальное возрастное явление, рано или поздно наблюдающееся у всех женщин.
- 3 Отсутствие достаточной информации о современных возможностях эффективной терапии данного заболевания.
- 4 Недостаточная информированность врачей первичного звена о возможностях консервативного и малоинвазивного оперативного лечения.
- 5 Приверженность врачей устаревшим и травматичным хирургическим методикам, которые изначально отпугивают пациентов и отбивают у них желание устранять проблему радикально.
- 1 Не следует стыдиться недержания мочи - это широко распространенное явление, которое травмирует женщину и требует обязательного лечения.
- 2 Стрессовое недержание не является вариантом нормы ни в какой возрастной группе, возраст влияет лишь на выбор тактики лечения.
- 3 Недержание - это неоднородное по структуре заболевание, требующее индивидуального подхода к каждой женщине.
- 4 Универсальной методики лечения недержания не существует. То, что подошло одной женщине, может быть неэффективным у другой.
- 5 Специалист, который занимается непосредственным лечением данной патологии должен владеть как консервативными, так и хирургическими способами терапии.
- 6 Урология в настоящее время предоставляет достаточно широкий выбор методов терапии, что позволяет ликвидировать проблему у 80-90% пациенток.
- 1 Кашля и чихания.
- 2 Тяжелой физической нагрузки (бег, длительная ходьба, поднятие тяжестей).
- 3 В момент резкой смены положения тела.
- 4 Во время полового контакта.
- 1 Беременность и роды естественным путем. Длительная и чрезмерная нагрузка на органы малого таза при беременности и в родах (период изгнания плода) приводит к растяжению связочного аппарата тазового дна и повреждению урогенитальной диафрагмы (рисунок 2). Наибольшее негативное влияние оказывают крупный плод, стремительные роды, грубое акушерское пособие, слабость родовой деятельности, многоплодная беременность, несколько родов, следующих друг за другом, многоводие, избыточный набор веса в период вынашивания.
- 2 Врожденная патология соединительной ткани (соединительнотканная дисплазия). В ее основе лежат слабость и высокая растяжимость соединительной ткани. Недержание мочи у таких больных, в том числе при кашле и чихании, часто сочетается с грыжеобразованием, снижением остроты зрения, патологиями суставов и позвоночника, болезнями сердца и пищеварительной системы.
- 3 Избыток веса и ожирение. Чем выше индекс массы тела, тем большее давление создается на органы малого таза. Это может вести к их пролабированию и возникновению недержания.
- 4 Хронические болезни бронхолегочной системы, сопровождающиеся хроническим кашлем и чиханием.
- 5 Систематические подъемы тяжестей, работа связанная с ношением грузов, занятия тяжелой атлетикой.
- 6 Наличие в анамнезе гинекологических операций (удаление матки или яичников).
- 7 Эстрогенный дефицит (у женщин в постменопаузе).
- 8 Исследования, проведенные среди близнецов, показали роль генетического фактора в развитии стрессового недержания мочи.
- 1 Неконтролируемое отделение мочи при натуживании, кашле, чихании, физической активности, смехе и т.д.
- 2 Отхождение мочи в момент неконтролируемого мочевыделения незначительными по объему порциями.
- 3 Непроизвольное отделение мочи никак не связано с позывами к мочеиспусканию.
- 4 В анамнезе у таких пациентов почти всегда можно найти факторы риска, лежащие в основе перерастяжения мышечно-фасциальной части тазового дна.
- 1 Консультации гинеколога и уролога, влагалищный осмотр с проведением кашлевой пробы.
- 2 Урофлоуметрия.
- 3 Методы, позволяющие визуализировать мочевыделительную систему (УЗИ, КТ, МРТ, урография, уроскопия - по показаниям).
- 4 Суточное или часовое тестирование с использованием урологических прокладок (pad-тест) - взвешивание используемых в течение суток урологических прокладок, что позволяет оценить степень недержания.
- 5 и для исключения инфекции мочевыводящих путей.
- 1 Выполнение упражнений, ставящих своей целью усиление урогенитальной диафрагмы (упражнения Кегеля), при этом режим тренировок должен быть максимально возможным для данной конкретной пациентки. Выполнение упражнений Кегеля - один из основных и обязательных методов консервативного лечения СНМ.
- 2 Лечение с использованием методов физиотерапии, наиболее предпочтительно использование электромиостимуляции с частотой 50 Гц 2 раза в сутки в течение нескольких месяцев.
- 3 Создание режима мочеиспускания (мочеиспускание строго по графику).
- 4 Коррекция гормональных нарушений, особенно в период постменопаузы.
- 5 Коррекция веса, борьба с ожирением.
- 6 Ограничение подъема тяжестей.
- 7 Лечение запоров и хронических болезней дыхательных путей, сопровождающихся кашлем.
- 8 При невозможности полностью купировать кашель можно рекомендовать больным по время приступа скрещивать ноги, немного наклоняться вперед.
- 9 Снижение потребления кофеина (в том числе чая, кофе, колы и др. напитков с высоким содержанием кофеина).
- 1 Выполнение упражнений, ставящих своей целью укрепление урогенитальной диафрагмы, относятся к более эффективным методам лечения, чем электромиостимуляция.
- 2 По эффективности эти упражнения, выполняемые при стрессовом недержании, превосходят медикаментозную терапию.
- 3 Тренировки тазовых мышц могут соперничать даже с хирургическим лечением, что позволяет рекомендовать их в качестве метода терапии первой линии.
- 4 Комплекс упражнений, подобранный специалистом обычно эффективнее комплекса, составленного самостоятельно.
- 1 Быстро сжимайте и разжимаете тазовые мышцы в течение 10-15 секунд.
- 2 Сожмите мышцы, несколько подтянув их вверх, затем задержите их сжатом положении на 5-10 секунд и расслабьте.
- 3 Упражнение “лифт”. Производите постепенное увеличение силы сокращения мышц в течение 10 секунд, затем также постепенно их расслабьте.
- 4 Выполнять комплекс упражнений следует не менее двух раз в сутки, постепенно увеличивая нагрузку.
- 5 Максимального и минимального количества повторов не существует, этот параметр зависит от исходного состояния мышц тазового дна. Необходимо делать столько подходов, сколько это возможно до появления усталости.
- 6 Начинать тренировки следует в положении лежа на спине или животе. В последующем упражнения можно делать при любом положении тела.
- 1 Дулоксетин. Согласно последним исследованиям, эффективность данного препарата для лечения СНМ фактически не отличалась от плацебо. Одно из исследований показало, что эффективность использования препарата повышается при назначении его вместе с тренировками мышечной части тазового дна. Были сделаны выводы, что назначать дулоксетин пациентам со СНМ следует только в том случае, если целью является не лечение, а лишь снижение выраженности симптомов. Препарат имеет много побочных эффектов.
- 2 Эстрогены. Местное применение эстроген-содержащих препаратов у женщин достаточно эффективно в климактерическом периоде. Системное назначение эстрогенов (таблетки и другие формы для приема внутрь), наоборот, ухудшает течение болезни.
- Введение образующих дополнительный объем гелей в подслизистую мочеиспускательного канала. Суть представленной методики состоит в образовании под слизистой уретры своеобразной подушки. Это позволяет стабилизировать уретру и несколько сузить ее просвет, что создает лучшие условия для удержания мочи.
- Передняя кольпорафия (передняя пластика) - одна из самых часто применяемых операций при недержании мочи, выполняемая в условиях гинекологического стационара. Дословно термин "кольпорафия" можно перевести как “наложение влагалищных швов”.
- Кольпосуспензия по Берчу - своеобразное подвешивание тканей, находящихся вокруг мочеиспускательного канала к паховым связкам.
- Имплантация синтетического среднеуретрального слинга - современный “золотой стандарт” радикальной терапии СНМ у женщин. Он обеспечивает высокую и длительную ремиссию примерно у 90% больных .
Показать всё
1. Виды и распространенность патологии
У женщин можно выделить три разновидности недержания мочи:
Распространенность разных видов недержания отличается. В результате исследований, проведенных Европейской урологической ассоциацией, было установлено, что симптомы недержания проявлялись хотя бы 1 раз в течение года у 10-50% женщин и чаще всего встречались в возрастной группе от 35 до 60 лет.
Распространенность стрессового недержания достаточно высока. Так, в структуре всех видов недержания мочи стрессовое составляет около 60% в чистом виде, а у 20-40% больных женщин диагностируется смешанный тип патологии.
Такой большой разброс данных о заболеваемости обусловлен тем, что большинство женщин с симптомами этой патологии не обращаются к врачу. Основными причинами низкой обращаемости являются:
2. Современный взгляд на стрессовое недержание
В последние десятилетия произошла настоящая революция во взглядах на проблему женского недержания. Сегодня квалифицированный специалист, владеющий медикаментозными и новейшими хирургическими методами лечения, может полностью излечить примерно 9 женщин из 10.
На фармацевтическом рынке сегодня существуют достаточно эффективные препараты с минимумом побочных эффектов, а хирургические вмешательства проводятся через крохотный разрез под местной анестезией. Пациентку выписывают в день операции, либо утром следующего дня, а эффект после вмешательства сохраняется длительно.
На основании современных подходов к терапии стрессового недержания мочи, в том числе и недержания мочи при кашле, можно отметить следующее:
3. Введение в терминологию
Согласно определению, данному международным обществом по проблемам недержания, стрессовое недержание (сокращенно СНМ) - это непроизвольное мочеиспускание при физической нагрузке, чихании, кашле, перенапряжении мышц передней брюшной стенки или любых других состояниях, сопровождающихся резким скачком внутрибрюшного давления. Синонимом является термин “недержание напряжения”, которое более доступно доносит суть заболевания.
Таким образом, неконтролируемое отхождение мочи у женщин может возникать при перенапряжении мышц передней брюшной стенки и при возрастании уровня внутрибрюшного давления. Это наблюдается, как правило, в следующих ситуациях:
4. Особенности анатомии и физиологии
Образование мочи происходит в почках, после чего она по мочеточникам попадает в полый мышечный орган (мочевой пузырь), где накапливается, в затем выводится наружу через уретру (мочеиспускательный канал).
Женская уретра примерно в средней трети проходит через сложную анатомически мышечно-фасциальную часть тазового дна (урогенитальную диафрагму). Основными ее функциями являются сдавление и фиксация уретры, в частности в моменты возрастания уровня внутрибрюшного давления. Тем самым моча удерживается в полости мочевого пузыря (см. рисунок 1 ниже).

Рисунок 1 - Механизм удержания мочи при повышении внутрибрюшного давления. Источник иллюстрации - С.В. Петров, А.В. Куренков, ВМА, СПБ
Повреждение урогенитальной диафрагмы, а также ее растяжение под действием провоцирующих факторов приводят к гипермобильности уретры и клинически проявляются симптомами недержания.
Таким образом, СНМ возникает в результате появления у женщин нарушений в работе мышечного аппарата, участвующего в мочевыделении. Суть состоит в том, что резкое повышение давления в брюшной полости приводит к механическому “выдавливанию” мочи в уретру, а мышечно-фасциальный аппарат тазового дна не в состоянии препятствовать оттоку жидкости.
Отличием стрессового недержания состоит в том, что отхождение мочи происходит без активного сокращения мочевого пузыря, а пузырная стенка остается полностью расслабленной.
5. Причины возникновения патологии
Причины, приводящие к стрессовому недержанию различны, но все они в той или иной мере приводят к растяжению, ослаблению и дисфункции мышечно-фасциальной части тазового дна.
Основные причины СНМ у женщин:

Рисунок 2 - Роды как фактор риска повреждения урогенитальной диафрагмы. Источник иллюстрации - С.В. Петров, А.В. Куренков и др., ВМА, СПБ
6. Основные симптомы
Резюмируя вышесказанное, можно обобщить основные симптомы и особенности стрессового недержания, к которым относятся:
7. Методы диагностики
Верификация диагноза у женщин обычно не представляет трудностей и основана на тщательном сборе жалоб и анамнеза больной.
Однако, для выбора тактики ведения пациентки, для исключения сопутствующей патологии мочевыделительной системы всем больным с симптомами недержания дополнительно рекомендованы следующие обследования:
8. Немедикаментозные методы коррекции
Консервативные схемы лечения стрессового недержания, в том числе и недержания мочи при кашле и чихании, имеют стойкий эффект лишь у небольшой части больных.
Низкая эффективность консервативной терапии связана с тем, что в основе патологии лежит анатомический дефект (повреждение, перерастяжение урогенитальной диафрагмы тазового дна), который часто требует хирургической коррекции. Укрепление тазовых мышц с помощью упражнений - длительный процесс, требующий от женщины систематичности и упорства в достижении своей цели.
К консервативному немедикаментозному лечению можно отнести:
8.1. Укрепление тазовых мышц
Основные факты об укреплении мышечно-фасциальной части тазового дна:
До того начала тренировок необходимо понять, где находятся мышцы тазового дна и как они работают. При очередном мочеиспускании попробуйте остановить струю мочи. Мышцы, которые в результате будут задействованы, подлежат укреплению.
Цикл упражнений Кегеля:
9. Фармакотерапия
Подбор медикаментозной терапии осуществляется индивидуально с учетом сопутствующих заболеваний и возраста женщины, что необходимо для минимизации рисков возникновения побочных эффектов.
При стрессовом недержании, в том числе недержании мочи при кашле, медикаментозная терапия малоэффективна и сопряжена с большим количеством побочных эффектов.
На тонус мышц можно повлиять путем воздействия на а-адренорецепторы гладкомышечных клеток уретры.
Несмотря на то, что для лекарственной терапии стрессового недержания было зарегистрировано множество групп препаратов, на сегодняшний день рекомендованы к использованию 2:
10. Хирургическое лечение
В настоящий момент урологическая практика предлагает широкий выбор методов оперативного вмешательства при СНМ у женщин, среди которых наиболее эффективными являются:
Метод достаточно прост для реализации и относится к малоинвазивным, ведение препарата производится с использованием цистоскопа через наружное уретральное отверстие.
Минусами является высокая стоимость и необходимость повторного введения препарата. Пока не доказана безвредность частых повторных введений лекарственных средств под слизистую уретры, однако в некоторых ситуациях такой вид лечения предпочтителен.
При таком вмешательстве производится внутренний разрез влагалища, размером около 1 см, который позволяет добраться до тканей, окружающих уретру и мочевой пузырь. Выделенные ткани стягиваются и сшиваются, влагалищный разрез ушивается.
После проведенной процедуры создается временная поддержка для мочевого пузыря и уретры. Минусом является постепенное ослабление эффекта с течением времени; так спустя три года примерно у половины больных симптомы недержания возобновляются.
Последующее лечение с использованием других современных методик часто осложняется развитием фиброза, что не позволяет рекомендовать данную процедуру для терапии СНМ.
Плюсами процедуры являются высокая эффективность (70-80%) и длительность достигнутого эффекта. Минусы: необходимость общего наркоза, зависимость результата от умений хирурга, необходимость открытого или лапароскопического доступа.
Долгое время этот тип операций считался “золотым стандартом” лечения СНМ, однако с появлением специальных среднеуретральных слингов, отошел на второй план.
В основе высокой эффективности этого метода лежит своеобразное протезирование дефектного мышечного аппарата тазового дна с применением специальной биосинтетической ленты. Вживляемая лента со временем обрастает собственными тканями больной, что создает по сути еще одну фасцию, участвующую в поддержании тазовых органов.

Рисунок 3 - Механизм действия среднеуретрального слинга. Источник иллюстрации - С.В. Петров, А.В. Куренков и др., ВМА, СПБ
Чаще всего используются региональная (больная в сознании) анестезия или внутривенная общая анестезия. Для установки ленты на передней влагалищной стенке делается разрез около 1 см длиной, два маленьких кожных прокола (около 5 мм) выполняются в области паховых складок или над лобком.
Через несколько месяцев после операции все разрезы заживают без формирования шрамов, после успешной установки слинга пациентка выписывается уже на следующие сутки.
Несмотря на кажущуюся “простоту” выбора тактики оперативного лечения, окончательное решение о применении того или иного вида хирургического вмешательства принимает лечащий врач в зависимости от вида и степени тяжести недержания, возраста женщины и наличия у ее сопутствующей патологии.
КОД ПО МКБ-10
R32 Недержание мочи неуточнённое.
ЭПИДЕМИОЛОГИЯ НЕДЕРЖАНИЯ МОЧИ
Около 50% женщин в возрасте от 45 до 60 лет отмечали когда-либо непроизвольное недержание мочи . Из 2000 женщин в возрасте старше 65 лет непроизвольное мочеиспускание наблюдалось у 36% опрошенных. Распространённость недержания мочи среди женщин России составляет 33,6–36,8%. Частота недержания мочи при пролапсе гениталий варьирует от 25 до 80%. Стрессовое недержание мочи встречается не более чем у 25–30% женщин с опущением стенок влагалища и матки.
Стеснительность, а также отношение женщин к недержанию мочи как к неотъемлемому признаку старения приводят к тому, что приводимые значения не отражают реальной распространённости заболевания.
КЛАССИФИКАЦИЯ НЕДЕРЖАНИЯ МОЧИ
Международное общество по диагностике и лечению недержания мочи (ICS) рассматривает ниженазванные формы недержания мочи .
- Ургентное недержание мочи - это жалоба на непроизвольную утечку мочи, возникающая сразу после внезапного резкого позыва к мочеиспусканию.
- Стрессовое недержание мочи (недержание мочи при напряжении -НМПН)- непроизвольная утечка мочи при напряжении, чиханье или кашле.
- Смешанное недержание мочи - непроизвольная утечка мочи вместе с внезапным резким позывом, а также вследствие усилия, напряжения, чиханья или кашля.
- Постоянное недержание мочи - это жалоба на постоянное подтекание мочи.
- Энурез - любая непроизвольная потеря мочи.
- Ночной энурез - жалоба на потерю мочи во время сна.
- Другие типы недержания мочи. Могут возникать в различных ситуациях (например, при половом акте).
Для практических целей лучше применять более простую классификацию недержания мочи:
- императивное недержание мочи;
- стрессовое недержание мочи;
- смешанное (комбинированное) недержание мочи;
- прочие формы недержания мочи.
СТРЕССОВОЕ НЕДЕРЖАНИЕ МОЧИ
Стрессовое недержание мочи (синоним: недержание мочи при напряжении - НМПН )- самое распространённое из урологических заболеваний. Недержание мочи при напряжении всегда связано с недостаточностью тазового дна - она создаёт условия для патологической подвижности и недостаточности сфинктеров мочевого пузыря и уретры. При травматическом повреждении тазового дна, тканей промежности и мочеполовой диафрагмы смещаются стенки влагалища, вместе с ними матка и мочевой пузырь.
Международное общество по диагностике и лечению недержания мочи (ICS) определяет стрессовое недержание мочи как симптом, как признак и как состояние.
- Симптом - ощущение потери мочи при физической нагрузке.
- Признак - выделение мочи из уретры незамедлительно после увеличения абдоминального давления (кашель).
- Состояние - непроизвольная потеря мочи с увеличением интравезикального давления над максимальным уретральным при неактивности детрузора.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ НЕДЕРЖАНИЯ МОЧИ ПРИ НАПРЯЖЕНИИ
- Тип 0. В покое дно мочевого пузыря расположено выше лонного сочленения. При кашле в положении стоя определяются незначительный поворот и дислокация уретры и дна мочевого пузыря. При открытии его шейки самопроизвольное выделение мочи не наблюдается.
- Тип 1. В покое дно мочевого пузыря расположено выше лонного сочленения. При натуживании происходит опущение дна мочевого пузыря приблизительно на 1 см, при открытии шейки мочевого пузыря и уретры происходит непроизвольное выделение мочи. Цистоцеле может не определяться.
- Тип 2а. В покое дно мочевого пузыря расположено на уровне верхнего края лонного сочленения. При кашле определяется значительное опущение мочевого пузыря и уретры ниже лонного сочленения. При широком открытии уретры происходит самопроизвольное выделение мочи. Определяется цистоцеле.
- Тип 2б. В покое дно мочевого пузыря расположено ниже лонного сочленения. При кашле - значительное опущение мочевого пузыря и уретры с выраженным самопроизвольным выделением мочи. Определяется цистоуретроцеле.
- Тип 3. В покое дно мочевого пузыря расположено несколько ниже верхнего края лонного сочленения. Шейка мочевого пузыря и проксимальная уретра открыты в покое - при отсутствии сокращений детрузора. Самопроизвольное выделение мочи вследствие незначительного повышения внутрипузырного давления.
- Tип 3a. Сочетание дислокации уретровезикального сегмента и поражение сфинктерного аппарата.
Применение данной классификации позволяет не только установить тип недержания мочи, но и выработать адекватную тактику оперативного лечения стрессовой инконтиненции. Из классификации видно, что типы 1 и 2 НМПН - следствие нарушений анатомии тазового дна, при которых происходят дислокация и деформация уретровезикального сегмента в сочетании с вовлечением в процесс мочевого пузыря с возможным развитием цистоцеле. Основа лечения НМПН типов 1 и 2 - оперативное восстановление изменённых топографоанатомических соотношений органов малого и уретровезикального сегмента.
НМПН типа 3 обусловлено патологией нефункционирующего сфинктера мочевого пузыря, который может быть рубцово- изменённым. Кроме того, при типе 3 НМПН патология сфинктера сопровождается воронкообразным расширением уретры.
При хирургическом устранении инконтиненции необходимо создание условий для удержания мочи у таких пациенток путём придания дополнительной опоры мочеиспускательному каналу и дополнительной компрессии уретры, так как функция сфинктера у данных больных полностью утрачена.
Для выбора метода оперативной коррекции недержания мочи при напряжении применяют многократно дополненную и изменённую классификацию, рекомендованную к применению ICS.
Существуют также и другие классификации недержания мочи:
- По степени тяжести различают три степени недержания мочи: лёгкую, среднюю, тяжёлую.
- Также выделяют нейрорецепторное недержание мочи, проводниковое недержание мочи и недержание мочи вследствие нарушения целостности нервномышечных структур опорного аппарата мочевого пузыря, уретры и тазового дна.
- Наиболее полной следует признать классификацию, разработанную R.C. Bump (1997).
- Некоторые авторы выделяют три вида недержания мочи:
♦Недержание вследствие потери или нарушения функции удержания; различают периодическое или постоянное (сюда относят стрессовое) недержание мочи.
♦Недержание вследствие недостаточности функции опорожнения мочевого пузыря (синдром сверхнаполнения) - при параличе детрузора или инфравезикальной обструкции.
♦Недержание вследствие недостаточности функции контроля над мочеиспусканием, выражается в непроизвольном мочеиспускании изза нарушения координации между рефлекторной активностью детрузора и импульсами, подавляющими позыв к мочеиспусканию со стороны ЦНС. - В зависимости от причин, приводящих к недержанию мочи, необходимо выделить нижеследующие понятия:
♦Недержание мочи при напряжении - вследствие патологической подвижности шейки мочевого пузыря и уретры в результате слабости мышц тазового дна.
♦Неудержание мочи - нестабильность детрузора при нормальной функции сфинктера мочевого пузыря и мочеиспускательного канала, отсутствии патологической подвижности шейки мочевого пузыря и уретры и нервных болезней.
♦Нейрогенное недержание мочи - при нейрогенной дисфункции мочевого пузыря гиперактивного типа, когда сфинктер уретры не подчиняется произвольному контролю, но обеспечивает нормальное давление закрытия уретры (активное нейрогенное недержание мочи).
♦Пассивное нейрогенное недержание мочи - при недостаточности сфинктера мочевого пузыря и уретры - наблюдается при поражении спинального центра мочеиспускания и нижележащих нервных путей.
♦Врождённое ложное недержание мочи - при пороках развития мочевых путей.
♦Приобретённое ложное недержание мочи - при наличии свищей ятрогенного происхождения.
♦Парадоксальная ишурия вследствие задержки мочи и переполнения мочевого пузыря.
♦Посттравматическое недержание мочи - при переломах костей таза, повреждении сфинктеров мочевого пузыря и уретры при оперативных вмешательствах.
КЛИНИЧЕСКИЕ СИНДРОМЫ НЕДЕРЖАНИЯ МОЧИ
Недержание мочи характеризует ряд клинических синдромов:
- Гиперактивный мочевой пузырь - клинический синдром, характеризующийся рядом симптомов: учащённым мочеиспусканием (чаще 8 раз в сутки), императивными позывами с/без императивным недержанием мочи, ноктурией.
- Ургентное недержание мочи - одно из проявлений гиперактивного мочевого пузыря - непроизвольная утечка мочи вследствие внезапного резкого позыва к мочеиспусканию, обусловленного непроизвольным сокращением детрузора во время фазы наполнения мочевого пузыря. Детрузорная гиперактивность бывает вследствие нейрогенных причин и идиопатической, когда не установлена нейрогенная патология, а также вследствие их комбинации.
- Идиопатические причины включают: возрастные изменения в детрузоре, миогенные и сенсорные нарушения, а также анатомические изменения положения уретры и мочевого пузыря.
- Нейрогенные причины - результат супрасакральных и супраспинальных повреждений: последствия нарушений кровообращения и повреждений головного и спинного мозга, болезнь Паркинсона, рассеянный склероз и другие неврологические заболевания, приводящие к нарушению иннервации детрузора.
- Смешанное недержание мочи - сочетание стрессового и ургентного недержания мочи.
Ургентность. Классификации, рассматривающие симптомы ургентности с позиции врача и больного: - Шкала оценки тяжести клинических проявлений императивной симптоматики:
0. Нет ургентности;
1. Лёгкая степень;
2. Средняя степень;
3. Тяжёлая степень. - Классификация R. Freeman:
1. Обычно не могу удержать мочу;
2. Удерживаю мочу, если немедленно иду в туалет;
3. Могу «договорить» и идти в туалет.
Данную шкалу активно используют для оценки симптомов гиперактивности детрузора.
Симптомы гиперактивного мочевого пузыря и ургентной инконтиненции необходимо дифференцировать с недержанием мочи при напряжении, мочекаменной болезнью, раком мочевого пузыря, интерстициальным циститом.
ЭТИОЛОГИЯ НЕДЕРЖАНИЯ МОЧИ
Развитие симптомов заболевания невозможно без возникновения нарушений анатомических соотношений органов малого таза. Так, для стрессовой инконтиненции характерно смещение проксимальной уретры и уретровезикального сегмента.
Тесные анатомические связи между мочевым пузырём и стенкой влагалища способствуют тому, что на фоне патологических изменений тазовой диафрагмы происходит опущение передней стенки влагалища, что влечёт за собой и стенку мочевого пузыря. Последняя становится содержимым грыжевого мешка, образуя цистоцеле. Активная сократительная способность сфинктеров мочевого пузыря утрачивается при разрушении мышечных волокон. Они замещаются рубцовой тканью, которая препятствует герметичному закрытию просвета пузырноуретральной зоны.
Недержание мочи при напряжении сочетается с пролапсом гениталий в 82% случаев. Около 47,9% пациенток в возрасте старше 50 лет имеют смешанную инконтиненцию, когда на состояние тканей влияют дисгормональные нарушения и различные соматические и гинекологические заболевания. Все пациентки имели от 1 до 5 родов в анамнезе. Частота разрывов промежности во время родов составляла 33,4%.
ПАТОГЕНЕЗ НЕДЕРЖАНИЯ МОЧИ
В развитии недержания мочи главную роль играют патологические роды. Непроизвольное выделение мочи чаще наступает после трудных родов, носивших затяжной характер или сопровождавшихся акушерскими операциями. Постоянный спутник патологических родов - травма промежности и тазового дна. В то же время возникновение недержания мочи у нерожавших женщин и даже не живших половой жизнью заставили пересмотреть вопросы патогенеза. Многочисленные исследования показали, что при недержании мочи имеется выраженное нарушение замыкательного аппарата шейки мочевого пузыря, изменения её формы, подвижности, оси «мочевой пузырь–уретра».
Недержание мочи подразделяют на два основных вида:
- заболевание, связанное с дислокацией и ослаблением связочного аппарата неизменённого мочеиспускательного канала и уретровезикального сегмента, - анатомическое недержание мочи;
- заболевание, связанное с изменениями в самом мочеиспускательном канале и сфинктерном аппарате, приводящими к нарушению функции замыкательного аппарата.
Условие для удержания мочи - положительный градиент уретрального давления (давление в мочеиспускательном канале превышает внутрипузырное). При нарушении мочеиспускания и недержании мочи этот градиент становится отрицательным.
Заболевание прогрессирует под влиянием физической нагрузки и гормональных нарушений (снижение уровня эстрогенов в климактерическом периоде, а у женщин репродуктивного возраста значительная роль принадлежит колебаниям соотношения половых и глюкокортикоидных гормонов и их опосредованное влияние на α и βадренорецепторы). Важную роль играет дисплазия соединительной ткани.
ФАКТОРЫ РИСКА НЕДЕРЖАНИЯ МОЧИ
Определение факторов риска инконтиненции в настоящее время - спорный вопрос, так как для этого используют нестандартизированные методы исследования. Существует множество классификаций факторов риска недержания мочи у женщин. Их можно подразделить на урогинекологические, конституциональные, неврологические и поведенческие. В генезе недержания мочи основную роль играют три фактора: наследственность, социальный фактор, образ жизни больного.
Можно выделить факторы риска развития недержания мочи: предрасполагающие, провоцирующие и способствующие.
- Предрасполагающие факторы:
♦генетический фактор;
♦особенности труда (чаще возникает у женщин, занятых физическим трудом);
♦наличие неврологических заболеваний;
♦анатомические нарушения. - Провоцирующие факторы:
♦роды;
♦хирургические вмешательства на органах таза;
♦повреждения тазовых нервов и/или мышц тазового дна;
♦лучевое (радиационное) воздействие. - Способствующие факторы:
♦расстройства кишечника;
♦раздражающая диета;
♦избыточная масса тела больной;
♦менопауза;
♦инфекции нижних мочевыводящих органов;
♦приём некоторых медикаментов (αадреноблокаторов и αадреномиметиков);
♦лёгочный статус;
♦психический статус.
КЛИНИЧЕСКАЯ КАРТИНА НЕДЕРЖАНИЯ МОЧИ
Сочетание органической патологии с диспозицией тазовых органов определяет многообразие клинических проявлений. Наиболее частые жалобы:
- ощущение инородного тела во влагалище;
- императивные позывы к мочеиспусканию;
- недержание мочи при императивном позыве, недержание мочи при физической нагрузке;
- ноктурия;
- ощущение неполного опорожнения мочевого пузыря.
Течение основного заболевания усугубляет наличие у больных различных экстрагенитальных заболеваний. Наиболее часто больные со сложной и смешанной инконтиненцией имеют заболевания сердечнососудистой системы - 58,1%, хронические заболевания желудочнокишечного тракта - 51,3% и органов дыхания - 17,1%, эндокринную патологию - 41,9%. Частота остеохондроза различных отделов позвоночника составляет 27,4%, кроме этого, неврологические заболевания (атеросклероз сосудов головного мозга, болезнь Альцгеймера) выявляют у 11,9%. Достаточно высокая частота варикозной болезни - у 20,5% пациенток, грыж различной локализации - у 11,1% - свидетельство системной несостоятельности соединительной ткани у пациенток со смешанной инконтиненцией.
Сочетанную патологию гениталий выявляют у 70,9% пациенток. Наиболее часто диагностируют миому матки - 35,9%, аденомиоз - 16,2%, опущение и выпадение внутренних половых органов - 100%.
ДИАГНОСТИКА НЕДЕРЖАНИЯ МОЧИ
Цель диагностических мероприятий - установление формы недержания мочи, определение степени выраженности патологического процесса, оценка функционального состояния нижних мочевых путей, выявление возможных причин возникновения инконтиненции, выбор метода коррекции. Необходимо заострить внимание на возможную связь возникновения и усиления симптомов инконтиненции в период перименопаузы.
АНАМНЕЗ
При сборе анамнеза необходимо особое внимание уделять выяснению факторов риска: роды, особенно патологические или многократные, тяжёлая физическая работа, ожирение, варикозная болезнь, спланхноптоз, соматическая патология, сопровождающаяся повышением внутрибрюшного давления (хронический кашель, запоры и др.), предшествующие хирургические вмешательства на органах малого таза, неврологическая патология.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Обследование пациенток с недержанием мочи проводят в три этапа.
На первом этапе выполняют клиническое обследование пациентки.
Наиболее часто НМПН встречается у больных с пролапсом гениталий, поэтому особенно важна на первом этапе оценка гинекологического статуса - осмотр больной в гинекологическом кресле, когда появляется возможность выявить наличие опущения и выпадения внутренних половых органов, оценить подвижность шейки мочевого пузыря при кашлевой пробе или натуживании (проба Вальсальвы), состояние кожных покровов промежности и слизистой оболочки влагалища.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Клиническое обследование пациенток с инконтиненцией должно обязательно включать лабораторные методы обследования (в первую очередь клинический анализ мочи и посев мочи на микрофлору).
Следует предложить больной ведение дневника мочеиспускания в течение двух дней, где регистрируют количество выделенной мочи за одно мочеиспускание, частота мочеиспускания за 24 часа, отмечают все эпизоды недержания мочи, количество используемых прокладок и физическую активность. Дневник мочеиспускания позволяет оценить его в привычной для больной обстановке, а заполнение дневника в течение нескольких дней позволяет получить более объективную оценку степени недержания мочи.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
На втором этапе выполняют ультрасонографию.
- УЗИ, выполненное промежностным или влагалищным доступом, позволяет получить данные, соответствующие клиническим симптомам и, в большинстве случаев, позволяет ограничить применение рентгенологических исследований (в частности, уретроцистографии).
- Диагностические возможности трансвагинальной ультрасонографии достаточно высоки и имеют самостоятельное значение для уточнения дислокации уретровезикального сегмента и диагностики сфинктерной недостаточности у пациенток со стрессовой инконтиненцией. При промежностном сканировании можно определить локализацию дна мочевого пузыря, отношение его к верхнему краю лона, измерить длину и диаметр уретры на всём протяжении, задний уретровезикальный угол (β) и угол между уретрой и вертикальной осью тела (α), оценить конфигурацию шейки мочевого пузыря, мочеиспускательного канала, положение шейки мочевого пузыря по отношению к симфизу.
- При трёхмерной реконструкции ультразвукового изображения можно оценить состояние внутренней поверхности слизистой оболочки, диаметр и площадь сечения мочеиспускательного канала на поперечных срезах в верхней, средней и нижней трети уретры, произвести осмотр шейки мочевого пузыря «изнутри», визуализировать внутренний «сфинктер» мочевого пузыря.
- Стрессовое недержание мочи при двухмерном сканировании даёт ультразвуковой симптомокомплекс:
♦дислокация и патологическая подвижность уретровезикального сегмента - ротация угла отклонения уретры от вертикальной оси (α) - 20° и более и заднего уретровезикального угла (β) при пробе Вальсальвы;
♦уменьшение анатомической длины уретры, расширение уретры в проксимальном и среднем отделах;
♦увеличение расстояния от шейки мочевого пузыря до лона в покое и при пробе Вальсальвы. - Характерные признаки сфинктерной недостаточности при трёхмерной реконструкции: величина диаметра сечения уретры более 1,0 см в проксимальном отделе, уменьшение ширины мышечного сфинктера до 0,49 см и менее, деформация сфинктера уретры, соотношение численных значений величины площади сечения уретры и ширины сфинктера более 0,74.
Характерна также картина воронкообразной деформации уретровезикального сегмента с минимально выраженным сфинктером, с максимальным соотношением площади сечения уретры и ширины сфинктера (до 13 при норме 0,4–0,7).
На третьем этапе выполняют комплексное уродинамическое исследование (КУДИ).
Показания для проведения комплексного уродинамического исследования: - симптомы ургентного недержания мочи;
- подозрение на комбинированный характер расстройств;
- отсутствие эффекта проводимой терапии;
- несовпадение клинических симптомов и результатов проведённых исследований;
- обструктивные симптомы;
- неврологическая патология;
- нарушения функции мочеиспускания, возникшие у женщин после операций на органах малого таза;
- «рецидивы» недержания мочи после оперативного лечения;
- предполагаемое .
КУДИ - безальтернативный метод диагностики нестабильности уретры и детрузорной гиперактивности. Метод позволяет выработать правильную лечебную тактику и избежать неоправданных хирургических вмешательств у пациенток с гиперактивным мочевым пузырём.
Уродинамическое исследование включает урофлоуметрию, цистометрию, профилометрию. - Урофлоуметрия - измерение объёма мочи, выделенной в единицу времени (обычно в мл/с) - недорогой и неинвазивный метод исследования. Данный метод - ценный скрининговый тест для диагностики дисфункции мочеиспускания, который необходимо проводить в первую очередь. Это исследование можно сочетать с одновременной записью давления в мочевом пузыре, абдоминального давления, давления детрузора, сфинктерной электромиографии и регистрацией цистоуретрограмм.
- Цистометрия - регистрация взаимосвязи объёма пузыря и давления в нём во время его наполнения. Метод даёт информацию о адаптации мочевого пузыря при увеличении его объёма, а также контроля со стороны ЦНС за рефлексом мочеиспускания.
- Оценка профиля уретрального давления позволяет оценить функцию уретры. Функция удержания мочи обусловлена тем, что давление в уретре в любой момент превышает давление в мочевом пузыре. Профиль уретрального давления - графическое выражение давления внутри уретры в последовательно взятых точках её длины.
- Цистоскопия показана для исключения воспалительных и неопластических поражений мочевого пузыря, используют как дополнительный метод исследования.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Для дифференциальной диагностики стрессового и ургентного недержания мочи необходимо использовать специализированный опросник P. Abrams, A.J. Wein (1998) для пациенток с расстройствами мочеиспускания (табл. 28-1).
Таблица 28-1. Опросник для пациенток с расстройствами мочеиспускания (P. Abrams, A.J. Wein, 1998)
| Симптомы | Гиперактивный мочевой пузырь |
Стрессовое недержание мочи |
| Частые позывы (более 8 раз в сутки) | Да | Нет |
| Императивные позывы (внезапное острое желание помочиться) | Да | Нет |
| Неоднократное прерывание ночного сна, вызванное позывами к мочеиспусканию |
Обычно | Редко |
| Способность вовремя добраться до туалета после позыва | Нет | Да |
| Недержание, возникающее при физической нагрузке (кашель, смех, чиханье и др.) |
Нет | Да |
Функциональные пробы позволяют визуально доказать наличие недержания мочи.
Кашлевая проба. Пациентке с полным мочевым пузырём (150–200 мл) в положении на гинекологическом кресле предлагают покашлять - 3 кашлевых толчка 3–4 раза с промежутками между сериями кашлевых толчков на полный вдох.
Проба положительна при подтекании мочи при кашле. Данный тест получил более широкое применение в клинической практике, так как была доказана связь положительного кашлевого теста с несостоятельностью внутреннего сфинктера уретры. Если при кашле истечения мочи не происходит, не следует заставлять пациентку повторять пробу, а произвести другие тесты.
Проба Вальсальвы, или проба с натуживанием: женщине с полным мочевым пузырём в положении на гинекологическом кресле предлагают сделать глубокий вдох и, не выпуская воздух, потужиться: при недержании мочи при напряжении из наружного отверстия уретры появляется моча. Характер потери мочи из уретры фиксируют визуально и сопоставляют с силой и временем натуживания.
У больных с пролапсом гениталий кашлевой тест и пробу Вальсальвы проводят с барьером. В качестве барьера используют заднюю ложку зеркала Симпса.
Одночасовой прокладочный тест (60минутный шаговый тест): сначала определяют исходный вес прокладки. Затем пациентка выпивает 500 мл воды и в течение часа чередует различные виды физической активности (ходьба, поднятие предметов с пола, кашель, подъём и спуск по лестнице). Через один час прокладку взвешивают, а данные интерпретируют следующим образом:
- увеличение массы тела менее чем на 2 г - недержания мочи нет (I стадия);
- увеличение массы тела на 2–10 г - потеря мочи от слабой до умеренной (II стадия);
- увеличение массы тела на 10–50 г - тяжёлая потеря мочи (III стадия);
- увеличение массы тела более чем на 50 г - очень тяжёлая потеря мочи (IV стадия).
Проба с тампоном-аппликатором, введённым во влагалище в область шейки мочевого пузыря. Оценку результатов производят при отсутствии подтекания мочи при провокационных пробах с введённым аппликатором. «Стоптест»: пациентке, мочевой пузырь которой заполняют 250–350 мл стерильного физиологического раствора, предлагают помочиться. При появлении струи «мочи» максимум через 1–2 с больную просят прекратить мочеиспускание.
Измеряют количество выделенной «мочи». Затем предлагают закончить мочеиспускание и вновь измеряют количество выделенной «мочи». В такой модификации стоптеста можно оценить: реальную эффективность деятельности тормозных механизмов - если в мочевом пузыре остаётся более 2/3 введённой жидкости, то механизмы функционируют нормально; если меньше 1/3–1/2, то замедленно; если «мочи» остаётся в пузыре менее 1/3 от введённого количества, то практически механизмы, тормозящие акт мочеиспускания, нарушены; полное отсутствие тормозных рефлексов проявляется в том, что женщина не в состоянии остановить начавшийся акт мочеиспускания.
Способность самопроизвольно прерывать акт мочеиспускания позволяет судить о способности к сокращению поперечно- полосатых мышц тазового дна, участвующих в образовании сфинктерной системы мочевого пузыря и уретры (это m. bulbocavernosus, m. ishiocavernosus и m. levator ani), а также о состоянии сфинктерного аппарата мочевого пузыря. «Стоптест» может свидетельствовать не только о неспособности сфинктера к произвольному сокращению, но и о неспособности гиперактивного детрузора к удерживанию определённого количества мочи.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
При наличии заболеваний центральной и/или периферической нервной системы показана консультация невропатолога, эндокринолога, а в некоторых случаях и консультация психолога.
ЛЕЧЕНИЕ ГИПЕРАКТИВНОГО МОЧЕВОГО ПУЗЫРЯ
ЦЕЛИ ЛЕЧЕНИЯ
Цель лечения - снижение частоты мочеиспусканий, увеличение интервалов между микциями, увеличение ёмкости мочевого пузыря, улучшение качества жизни.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Основной метод терапии гиперактивного мочевого пузыря - лечение антихолинергическими препаратами, препаратами смешанного действия, антагонистами αадренорецепторов, антидепрессантами (трициклическими или ингибиторами обратного захвата серотонина и норадреналина). Наиболее известные препараты - оксибутинин, толтеродин, троспия хлорид.
Антихолинергические препараты блокируют мускариновые холинорецепторы в детрузоре, предупреждая и значительно снижая действие на него ацетилхолина. Этот механизм и приводит к уменьшению частоты сокращения детрузора при его гиперактивности. Известно пять типов мускариновых рецепторов (М1–М5), из них в детрузоре - М2 и М3.
- Толтеродин - конкурентный антагонист мускариновых рецепторов, обладающий высокой селективностью в отношении рецепторов мочевого пузыря по сравнению с рецепторами слюнных желёз. Хорошая переносимость препарата позволяет применять его длительно у женщин всех возрастных групп. Толтеродин назначают по 2 мг дважды в день.
- Троспия хлорид - антихолинергический препарат, обладающий ганглиоблокирующей активностью - четвертичное аммониевое основание, оказывает расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за счёт антихолинергического эффекта, так и вследствие прямого антиспастического влияния за счёт снижения тонуса гладкой мускулатуры мочевого пузыря. Механизм действия этого препарата состоит в конкурентном ингибировании связывания ацетилхолина с рецепторами постсинаптических мембран гладкой мускулатуры. Действующее вещество обладает большей гидрофильностью, чем третичные соединения. Поэтому препарат практически не проникает через гематоэнцефалический барьер, что способствует его лучшей переносимости, обеспечивая отсутствие побочных эффектов.
Троспия хлорид назначают по 5–15 мг 2–3 раза в день. - Оксибутинин - препарат с сочетанным механизмом действия, так как обладает (наряду с антихолинергической активностью) спазмолитическим и местноанестезирующим действием. Препарат назначают по 2,5–5 мг 2–3 раза в день.
Препарат нуждается в подборе дозы в связи с выраженностью побочных эффектов - сухость во рту, дисфагия, диспепсия, запоры, тахикардия, ксерофтальмия. - Солифенацин - один из новых препаратов для лечения гиперактивного мочевого пузыря. Солифенацин - антагонист мускариновых рецепторов, обладает большей функциональной селективностью в отношении мочевого пузыря по сравнению с другими органами. Препарат применяют при гиперактивности детрузора пероральным путём.
♦Существенный положительный факт для женщин репродуктивного возраста - у солифенацина не было выявлено взаимодействия с комбинированными пероральными контрацептивами (таким образом, возможно их одновременное применение).
♦После лечения солифенацином на протяжении 12 нед качество жизни пациенток, по данным анкеты Кинга (The King’s Health Questionnaire - KHQ), получившей международное признание и охватывающей практически все сферы жизни женщины, улучшилось на 35–48%; при этом отмечено повышение активности, самооценки и сексуальности.
αАдреноблокаторы показаны при инфравезикальной обструкции и нестабильности уретры. - Тамсулозин по 0,4 мг 1 раз в сутки утром или вечером;
- Теразозин по 1–10 мг 1–2 раза в сутки (максимальная доза 10 мг/сут);
- Празозин 0,5–1 мг 1–2 раза в день;
- Альфузозин 5 мг 1 раз в сутки после еды.
Трициклические антидепрессанты: имипрамин 25 мг 1–2 раза в сутки.
Ингибиторы обратного захвата серотонина: дулоксетин.
Длительность терапии (обычно большая) гиперактивного мочевого пузыря и ургентного недержания мочи определяет интенсивность симптомов. После отмены препаратов симптомы возобновляются у 70% пациенток, что требует проведения повторных курсов или постоянного лечения.
Эффективность лечения оценивают по данным дневников мочеиспускания, субъективной оценке своего состояния самой пациенткой. Уродинамические исследования проводят по показаниям: у больных с отрицательной динамикой на фоне проводимой терапии, у женщин с неврологической патологией.
Всем пациенткам в постменопаузе одновременно проводят заместительную гормонотерапию в виде свечей эстриола при отсутствии противопоказаний.
ЛЕЧЕНИЕ СТРЕССОВОГО НЕДЕРЖАНИЯ МОЧИ
Неоперативные методы лечения могут быть показаны больным с лёгкой степенью недержания мочи.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕДЕРЖАНИЯ МОЧИ
Наиболее эффективный метод лечения стрессового недержания мочи - хирургическое вмешательство. В настоящее время преимущество отдают малоинвазивным слинговым операциям с применением синтетических протезов - уретропексии свободной синтетической петлёй (TVT, TVTO).
При сочетании стрессового недержания мочи с цистоцеле, неполным или полным выпадением матки и стенок влагалища основной принцип хирургического лечения - восстановление нормального анатомического положения органов малого таза и тазовой диафрагмы абдоминальным, вагинальным или комбинированным доступом (экстирпация матки с использованием кольпопексии собственными тканями или синтетическим материалом). Вторым этапом выполняют кольпоперинеолеваторопластику и при необходимости - уретропексию свободной синтетической петлёй (TVT, TVTO).
ЛЕЧЕНИЕ СМЕШАННОГО НЕДЕРЖАНИЯ МОЧИ
К сложной форме недержания мочи относят стрессовую инконтиненцию в сочетании с пролапсом гениталий и детрузорной гиперактивностью, а также рецидивные формы заболевания. Однозначного подхода к лечению пациенток со смешанной инконтиненцией и пролапсом гениталий, которые составляют наиболее тяжёлый контингент больных, до сих пор нет.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ НЕДЕРЖАНИЯ МОЧИ
При отсутствии выраженного пролапса половых органов лечение пациенток со смешанным типом недержания мочи начинают с приёма антимускариновых препаратов (см. выше). Всем пациенткам в постменопаузе одновременно с этими средствами рекомендуют гормонотерапию в виде местного применения свечей или крема, содержащих натуральный эстроген - эстриол.
После проведённой консервативной терапии около 20% пациенток отмечают значительное улучшение состояния.
Сочетание недержания мочи при напряжении и нестабильности детрузора следует начинать лечить медикаментозно, что может уменьшить необходимость в хирургическом вмешательстве.
Предварительная терапия мхолинолитиками и ноотропными средствами (пирацетам, никотиноил гаммааминомасляная кислота) создаёт предпосылки для восстановления нормального механизма мочеиспускания за счёт улучшения сократительной способности детрузора, восстановления кровообращения мочевого пузыря и уретры.
При выраженном опущении и выпадении внутренних половых органов, обструктивном мочеиспускании и нереализованной сфинктерной недостаточности целесообразно первоначально произвести коррекцию пролапса гениталий и антистрессовую операцию, после чего решить вопрос о необходимости медикаментозного лечения.
Оптимальный выбор лечебной тактики, а следовательно, и получение наиболее высоких результатов зависит от качества дооперационной диагностики и уточнения первичноследственной связи сочетанной патологии.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕДЕРЖАНИЯ МОЧИ
Необходимость хирургического вмешательства у таких больных - дискуссионный вопрос. Многие считают, что необходим длительный курс медикаментозной терапии с применением антихолинергических препаратов, другие доказывают необходимость комбинированного лечения - хирургической коррекции стрессового компонента и последующего медикаментозного лечения. Эффективность коррекции симптомов инконтиненции у таких больных до недавнего времени не превышала 30–60%.
Этиологически недостаточность замыкательного аппарата уретры имеет много общего с опущением женских гениталий и практически всегда сочетаются. По данным отечественных акушеров-гинекологов, пролапс гениталий диагностируют у 80% пациенток со стрессовым недержанием мочи и в 100% случаев у больных со смешанной инконтиненцией. Поэтому принципы лечения должны предусматривать восстановление сфинктерных механизмов уретры, нарушенной анатомии малого таза и реконструкцию тазового дна.
Принятие решения о необходимости хирургического лечения пациенток со смешанной формой недержания мочи происходит после 2–3 мес консервативного лечения. Этот срок достаточен для того, чтобы оценить изменения, которые происходят на фоне терапии.
Объём операции зависит от сопутствующего гинекологического заболевания, степени пролапса гениталий, возраста и социальной активности женщины. Наиболее предпочтительный метод коррекции стрессовой инконтиненции - уретропексия свободной синтетической петлёй (TVTО). Немаловажный фактор для достижения хороших функциональных
результатов у пациенток со сложной и смешанной формами инконтиненции - не только своевременная диагностика нереализованной сфинктерной недостаточности, но и выбор гинекологической операции для коррекции пролапса гениталий. По данным ряда исследователей, вероятность исчезновения клинических проявлений императивного недержания мочи после хирургической коррекции пролапса составляет почти 70%.
Эффективность хирургического лечения у пациенток со смешанной и сложной формами недержания мочи необходимо оценивать по следующим параметрам:
- ликвидация симптомов ургентности;
- восстановление нормального мочеиспускания;
- восстановление нарушенных анатомических взаимоотношений органов малого таза и тазового дна.
Критерии положительной оценки операции включают и удовлетворённость пациентки результатами лечения.
Ультрасонографическое исследование (двухмерное сканирование и трёхмерная реконструкция изображения) позволяет выявить признаки несостоятельности сфинктера уретры (широкая и короткая уретра, минимальная ёмкость мочевого пузыря, воронкообразная деформация уретры). Это расценивают как «нереализованную» сфинктерную недостаточность, которая реализуется после коррекции пролапса гениталий у 15,4% больных с полным или неполным выпадением матки.
Ультразвуковое исследование с трёхмерной реконструкцией изображения позволяет избежать ошибочной оперативной тактики. В случаях, когда имеется сочетание пролапса гениталий c выраженным цистоцеле и сфинктерной недостаточностью, клинически у таких пациенток при влагалищном исследовании возможно определить только опущение и выпадение внутренних половых органов, а по данным КУДИ - обструктивный тип мочеиспускания. Если не принимать во внимание данные УЗИ и трёхмерной реконструкции изображения, то, как правило, объём хирургического вмешательства ограничивают операцией, корригирующей пролапс гениталий. В послеоперационном периоде при восстановлении нормальных анатомических взаимоотношений органов исчезает механизм обструкции уретры и появляется возможность для клинической реализации симптомов недержания мочи при напряжении, обусловленной сфинктерной недостаточностью. Проявление симптомов инконтиненции в данном случае расценивают как рецидив и недостаточную эффективность оперативного лечения.
Показания для оперативного лечения пациенток со смешанной формой инконтиненции - значительный пролапс гениталий, наличие гинекологического заболевания, требующего хирургического лечения, недостаточная эффективность медикаментозного лечения и преобладание симптомов стрессовой инконтиненции.
Основные принципы хирургической коррекции у пациенток со смешанной и сложной инконтиненцией: применение комбинированных технологий с низким риском развития рецидива основного заболевания (пролапса гениталий и симптомов недержания мочи при напряжении) и хорошими функциональными результатами, коррекция функциональных расстройств смежных органов, прежде всего тазового дна, создание нормальных анатомических взаимоотношений между органами малого таза, использование современных синтетических материалов с учётом несостоятельности собственной соединительной ткани.
Коррекцию пролапса гениталий производят как абдоминальным, так и влагалищным доступом. При необходимости выполняют гистерэктомию в качестве «базовой» операции. При выполнении чревосечения фиксацию купола влагалища производят апоневротическим, синтетическим лоскутом или за счёт связочного аппарата матки. Вагинопексия не осложняет операцию, физиологически обоснована, позволяет одновременно произвести репозицию мочевого пузыря и прямой кишки, восстановить или улучшить нарушенные функции тазовых органов. Операция не приводит к тяжёлым интра и послеоперационным осложнениям, позволяет значительно сократить частоту рецидивов.
Кольпоперинеолеваторопластика - обязательный второй этап коррекции генитального пролапса, одновременно выполняют и антистрессовую операцию (уретропексия свободной синтетической петлёй - TVT или TVTO).
Вагинальный доступ позволяет одномоментно устранить и пролапс гениталий, и симптомы недержания мочи при напряжении.
При выполнении влагалищной гистерэктомии рекомендуют использование синтетических проленовых протезов (Gynemesh soft, TVMtotal, TVManterior, TVMposterior). Уретропексию свободной синтетической петлёй (TVT или TVTO) выполняют одномоментно.
Симптомы гиперактивного мочевого пузыря после операции сохраняются примерно у 34% больных.
Эффективность комбинированного хирургического лечения с применением антистрессовой технологии свободной синтетической петлёй составила 94,2% при сроке наблюдения до 5 лет.